
Иван Дорохов
- Должность: Эксперт по медицинскому оборудованию
- Стаж работы: с 2010 года
Спирометрия (или функция внешнего дыхания, ФВД) в медицинской практике 2026 года остается незаменимым инструментом, прошедшим путь от простых механических приборов до высокоточных цифровых диагностических комплексов. Если говорить простым языком, это «вентиляционный тест», однако его диагностическая ценность выходит далеко за рамки простого измерения объема легких.
С помощью современного спирометра врач получает детальную картину того, как воздух проходит через дыхательные пути, оценивая скорость и объем потока на вдохе и выдохе. Это позволяет увидеть не только наличие проблемы, но и локализовать её уровень — от крупных бронхов до мельчайших бронхиол.
В современной пульмонологии показания к спирометрии существенно расширились. Если раньше процедуру назначали уже при явных жалобах, то сегодня акцент смещен на превентивную медицину. Исследование критически важно для выявления ранних дисфункций легких, когда пациент еще не ощущает одышки, но патологический процесс уже запущен.
Спирометрия является единственным достоверным способом дифференциальной диагностики. Она позволяет врачу четко разграничить два принципиально разных типа нарушений:
Важно понимать, что популярная ранее пикфлоуметрия (карманные приборы для измерения пиковой скорости выдоха) сегодня признана недостаточной для первичной диагностики. Она не позволяет разделить обструкцию и рестрикцию и часто недооценивает степень тяжести заболевания, создавая ложное чувство безопасности.
Также спирометрия обязательна для мониторинга эффективности терапии и прогнозирования течения ХОБЛ — одной из главных причин инвалидизации в мире.
В 2026 году, с появлением сверхчувствительных датчиков, требования к чистоте эксперимента стали строже. Любой внешний фактор может исказить картину. Подготовка начинается задолго до визита в кабинет.
Ключевое требование — исключение курения (включая вейпы и системы нагревания табака) минимум за 24 часа до теста. Табачный дым вызывает немедленный бронхоспазм, искажая «базовые» показатели.
Также критически важен фармакологический контроль. Если цель исследования — оценить истинное состояние легких, необходимо исключить влияние лекарств:
Примечание: Если отмена препарата невозможна из-за тяжести состояния, это обязательно фиксируется в протоколе, так как врач будет оценивать показатели на фоне терапии.
Перед началом теста проводится короткое анкетирование (например, по шкале одышки MRC). Это позволяет сопоставить субъективные ощущения пациента с объективными цифрами прибора.
Качество спирометрии на 90% зависит от сотрудничества пациента и врача. Это энергозатратная процедура, требующая полной самоотдачи. Исследование состоит из двух этапов.
Это «спокойная» часть теста. Пациенту надевают носовой зажим, чтобы исключить утечку воздуха. Задача — дышать спокойно, затем сделать максимально глубокий, но плавный вдох, и такой же максимально глубокий, полный выдох. Здесь не нужна скорость, важен именно объем. Этот тест показывает статические объемы легких и помогает выявить скрытую эмфизему (когда воздух «застревает» в легких).
Это основной нагрузочный тест. Инструктаж здесь звучит иначе: «Сделайте максимально глубокий вдох, а затем выдохните так резко, сильно и долго, как только можете, до полного опустошения легких».
Именно на этом этапе формируются графики, которые являются «лицом» диагноза.
В современной диагностике анализ начинается не с цифр, а с геометрии кривой. Результаты отображаются в виде так называемой петли «Поток-Объем».
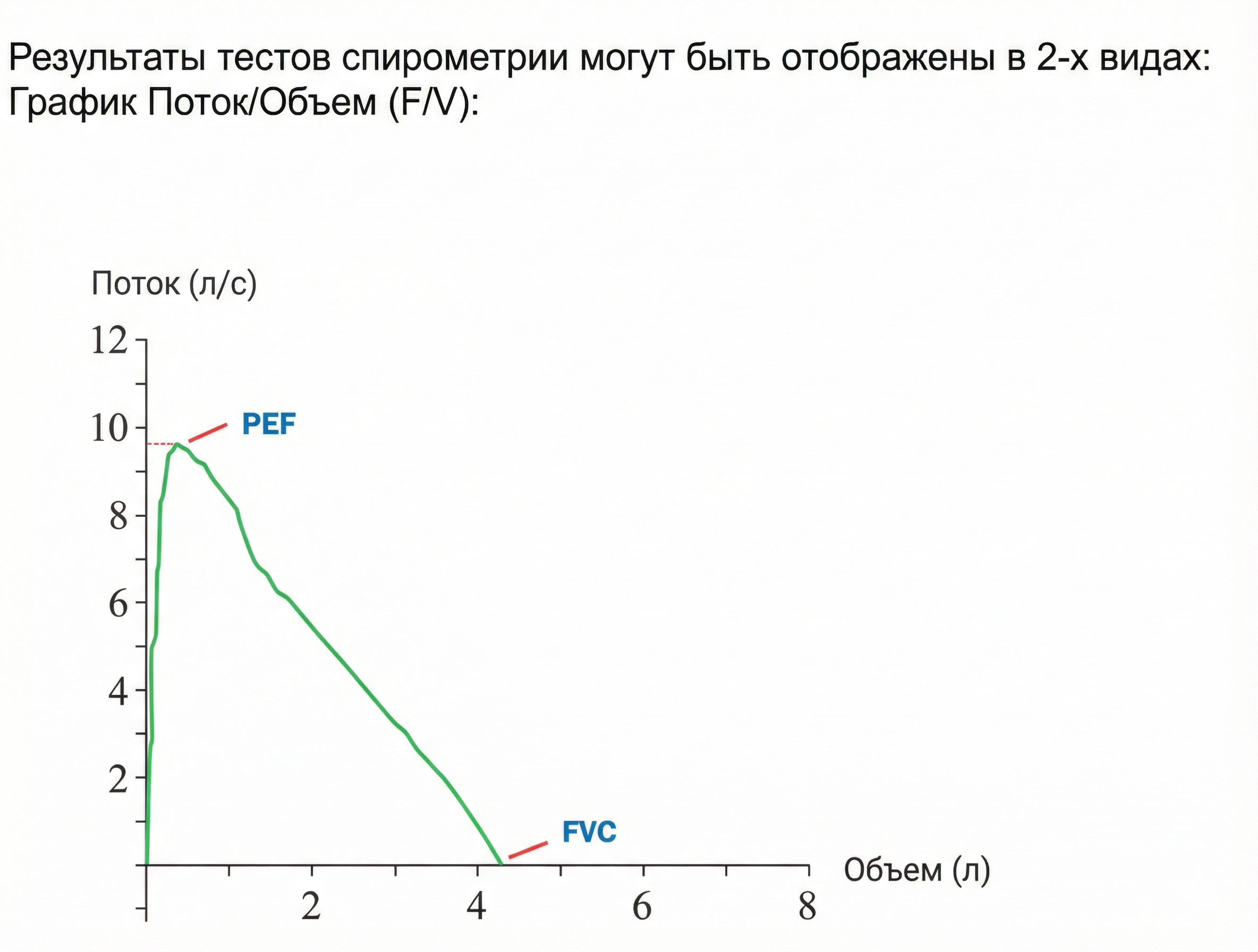
Как читать этот график: Вертикальная ось показывает скорость потока воздуха (литры в секунду), а горизонтальная — объем выдохнутого воздуха (литры).
Второй вид отображения данных помогает оценить динамику выдоха во времени.
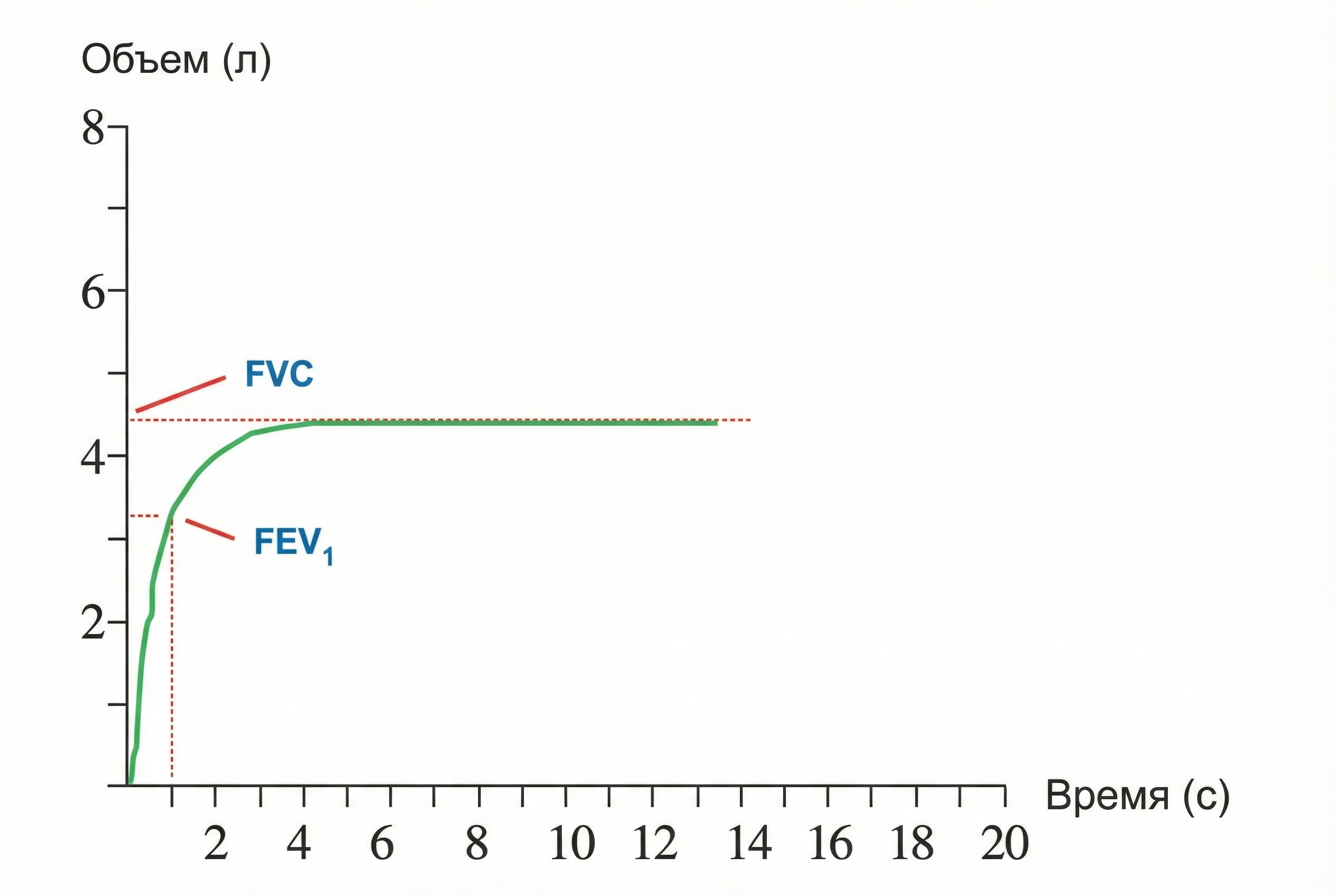
Анализ графика: Здесь мы видим, как быстро заполняется объем.
Современные спирометры часто выводят комбинированный результат, накладывая график пациента на условную «норму» для его возраста и роста.
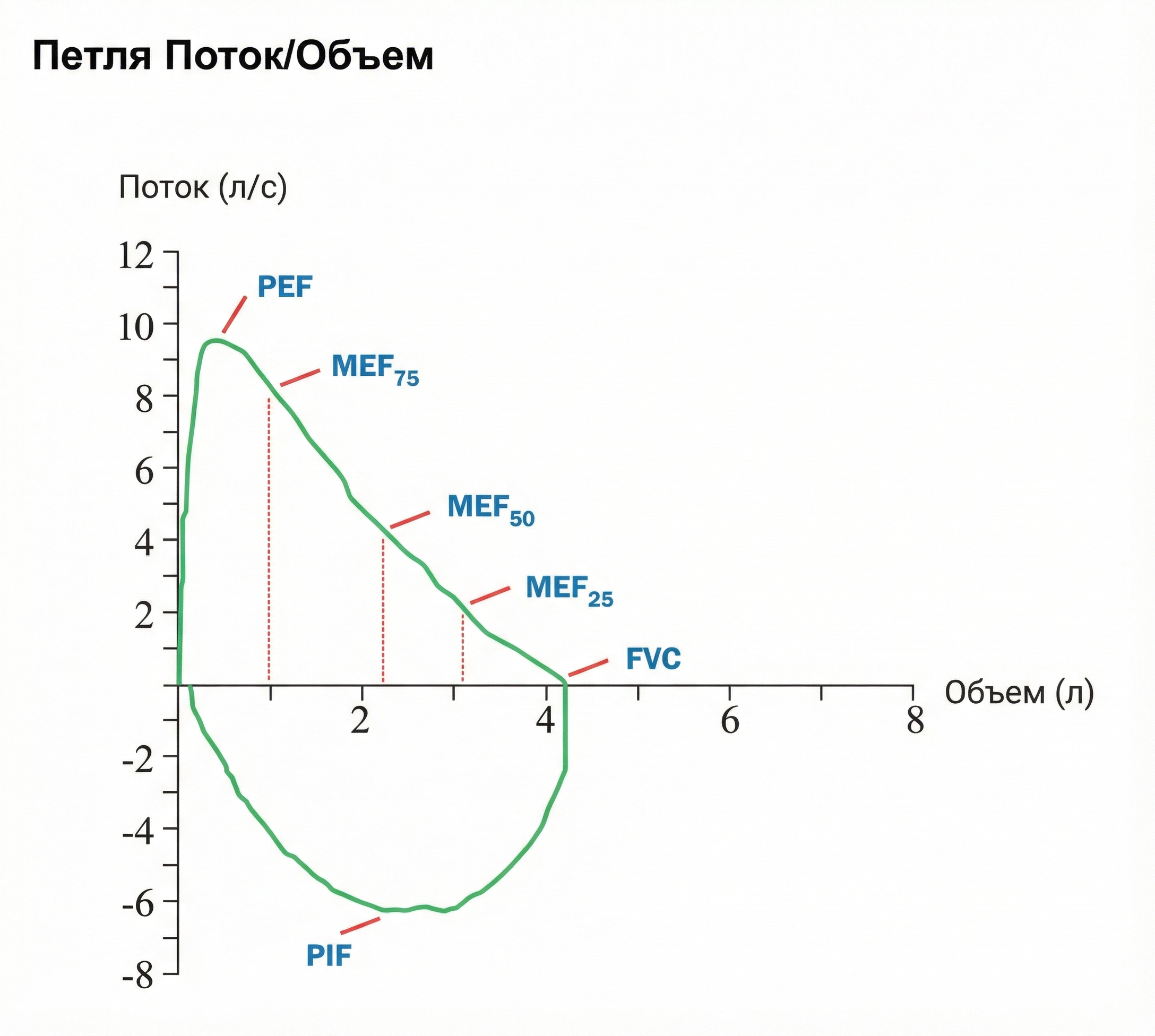
Врач оценивает форму треугольника выдоха.
Технологический прогресс последних лет привнес важные изменения в процедуру:
Спирометрия сегодня — это быстрая, безопасная и высокоинформативная процедура, которая должна входить в ежегодный чек-ап каждого человека старше 40 лет, а также всех курильщиков и людей, работающих на вредных производствах.
Результаты спирометрии содержат большую информацию о легких. Совместно с графическим представлением теста они могут давать полную информацию для диагностики и мониторинга заболеваний легких.
скачать документ в pdfФурман Е.Г.,
Профессор кафедры педиатрии, доктор медицинских наук, член ERS
Пермская государственная медицинская академия им. акад. Е.А. Вагнера Росздрава